腎臟內科 陳璽之醫師
人體腎臟可號稱為最貴的濾水器,然而,過去十年來,台灣的末期腎臟病持續有著最高發生率及盛行率,與全球多數國家相類似,人口老化及糖尿病是造成透析病人增加最主要的因素,與白種人比較起來,亞洲人在慢性腎臟病的進展速度較快,但是死亡率卻較低,因此有較多慢性腎臟病病人會進入洗腎,由此可見,國人在慢性腎臟病的認識及防治上是非常重要的課題。
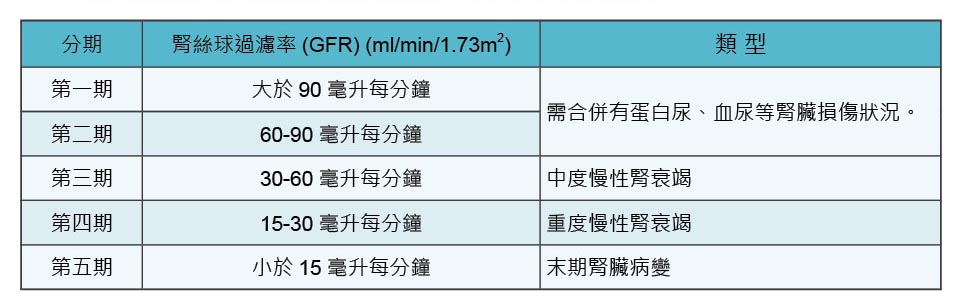
慢性腎臟病是指腎臟結構或功能異常超過三個月,並且對健康造成影響,其中腎臟結構異常證據可以來自於蛋白尿、血尿、影像學檢查或者是病理切片上的異常; 而功能異常則由腎絲球過濾率(GFR)做判斷,GFR可依年齡、性別、體重、種族及血清肌酸酐(Cr)等數值,由適當的公式估算出來,慢性腎臟病指GFR<60 ml/min /1.73m2。
根據腎絲球過濾率及結構異常可將慢性腎臟病分成五期如表:
慢性腎臟病預後與其病因、GFR分期、白蛋白尿多寡及其他危險因素和併發症息息相關,慢性腎臟病的診斷、分期及預後仰賴臨床資料,如個人史、家族史、藥物史、社會環境因素、身體檢查、實驗室檢驗(抽血及驗尿)、影像學、病理學等來做綜合判斷,不論是依尿液白蛋白量或GFR作為預後指標,未來發生死亡的風險都較腎功能正常族群顯著較高,面對如此高盛行率且與不良預後高度相關的疾病,我們要知道何時該採行篩檢措施及高風險因素有哪些?
當出現腎臟病常見的症狀,如水腫、血壓高、血尿、泡泡尿、原因不明的食慾不振、乏力、貧血、尿路症狀(尿頻、尿急、尿痛)、腰痛等則需提高警覺,本身有高危險因素如糖尿病、高血壓、心血管疾病、有腎病家族病史、高脂血症、長期服用中草藥或止痛藥、低體能活動者、吸菸者、高尿酸血症或痛風關節炎病人、老年人或代謝症候群病人,則應主動接受腎病篩檢並定期追蹤。
面對慢性腎臟疾病,預防勝於治療,了解常見的症狀及控制危險因子是早期診斷及預防的重要因素。
慢性腎臟病營養及飲食衛教
前述主題中談到慢性腎臟病(CKD)的預防是延緩疾病進展的靈魂,而CKD預防與治療可分為非藥物類及藥物類的方法,非藥物類的方式又包含了營養照護及改善生活型態,若能充分注意CKD病人完整的飲食衛教,對延緩病情惡化或其生活品質的改善均有明顯的助益。
體重過重及肥胖是CKD的危險因子,將增加心血管疾病及死亡風險,因此維持適當身體質量指數(BMI)及腰圍可幫助CKD病人血壓控制、降低腎臟負擔,然而CKD病人在飲食上有許多限制,也可能會因限制過嚴或者腎臟病惡化而產生厭食,繼而造成熱量攝取不足,引起身體組織蛋白質的分解,產生過多的含氮廢物,因此,對於CKD病人的體重過與不及均對病人不利,飲食建議維持足夠熱量,並藉由調整食物來源,達到與一般人相當的熱量攝取。在熱量方面,CKD病人在進入透析之前,熱量攝取與一般人相當,60歲以下病人每天應攝取35 kcal/kg熱量,60歲以上病人的熱量攝取應維持在30-35kcal/kg。
在蛋白質的攝取方面,第3至5期CKD病人應在不會導致營養不良前提下,採低蛋白飲食,對CKD病人(GFR< 60 ml/min/1.73m2),每日蛋白質攝取量應控制在0.8 g/kg/day以下,建議採用植物性蛋白質,可減少CKD惡化並減少併發症;在脂肪攝取方面,由於CKD病人須降低蛋白質的攝取以減緩腎臟功能喪失,但降低蛋白質攝取不易維持身體所需熱量,因此,CKD病人限制蛋白質攝取時,應增加脂肪以補充熱量,脂肪建議攝取量為總熱量的25%至35%,飽和脂肪酸應低於總熱量的7%,每日膽固醇攝取量低於200毫克,並避免攝取反式脂肪。
隨著CKD的進展,腎臟無法有效排除磷而導致高血磷,高血磷增加骨病變及心臟血管疾病風險,並與腎功能惡化相關;因此,需調整飲食、降低磷的攝取與吸收,以維持血磷平衡,飲食建議方面,以高生物價的植物性蛋白質(例如黃豆蛋白質)取代動物性蛋白質可降低磷的吸收率,應避免乳類與乳製品,因其含磷量高且吸收率高,且應避免加工食品,因其包含食品添加劑的無機磷,當限制飲食磷的攝取無法維持正常血磷濃度時,則應配合醫囑使用磷結合劑。
在鹽分攝取方面,CKD病人攝取過多鹽分會增加血壓、尿蛋白並促使腎功能惡化,高血壓病人每日鹽分攝取控制在5克以下,可有效降低血壓及尿蛋白。
完整的健康飲食衛教並定期接受營養師個別化飲食評估及衛教介入,在預防CKD狀態惡化扮演著重要的角色。